Миалгия – боль в мышцах
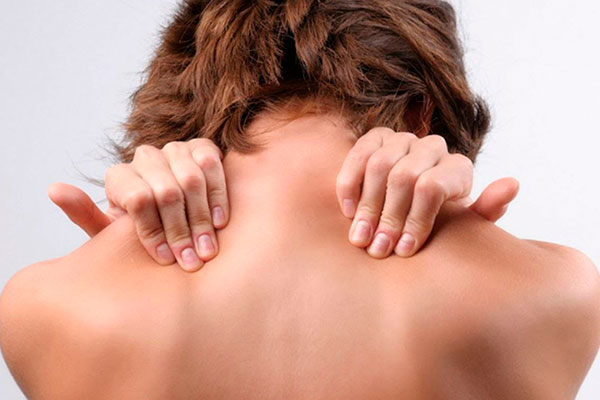
Миалгия – боль в мышцах, вызванная чрезмерным напряжением мышечных клеток. Данное состояние возникает из-за стрессов, травм, различных хронических инфекций, низкой двигательной активности или интенсивных физических нагрузок. Чаще всего возникает миалгия у спортсменов, беременных женщин и лиц, работа которых связана с постоянными физическими или психическими перегрузками.
Причины возникновения и симптомы миалгии
Развитию болевого синдрома способствует гипертонус мышц или сдавливание нервных окончаний вследствие спазма мышечных тканей. В роли предпосылок могут выступать:
- системные патологии (ревматизм, радикулит, туберкулёз, сифилис);
- недостаточное кровоснабжение опорно-двигательного аппарата;
- инфекционные заболевания (грипп, ОРВИ, бруцеллёз);
- резкое изменение гормонального баланса;
- регулярное физическое перенапряжение;
- длительное пребывание в одной позе;
- миозиты (воспаление мускулатуры);
- систематическое переохлаждение;
- нарушения обменных процессов;
- психоэмоциональное истощение;
- расстройства нервной системы;
- малоподвижный образ жизни;
- аллергические реакции;
- травмы.
Таким образом, в группу риска попадают:
- представители профессий, подразумевающих многочасовое сидение (бухгалтер, программист), стояние (продавец, парикмахер), тяжёлые физнагрузки (строитель, грузчик) или угрозу психологического истощения (врач, учитель);
- лица, страдающие подагрой, сахарным диабетом, гипогликемией и амилоидозом;
- люди с пониженной стрессоустойчивостью;
- профессиональные спортсмены;
- беременные женщины.
У заболевших наблюдаются следующие признаки миалгии:
- ноющие и тупые боли в области мышц, усиливающиеся при надавливании;
- чувство скованности во всём теле;
- снижение мышечного тонуса;
- отечность поражённых зон;
- повышение температуры;
- быстрая утомляемость;
- метеозависимость;
- беспокойный сон;
- головокружение;
- депрессия;
- тошнота.
Выраженность симптоматики зависит от разновидности патологии:
Фибромиалгия характеризуется симметричностью болезненных ощущений, наличием судорог, мигреней, пищеварительных расстройств, сухостью кожи и гиперчувствительностью к внешним раздражителям, затрагивает прилежащие связки и суставы, чаще всего локализуется в районе поясницы, шеи, плеч и затылка;
Полимиозит развивается на фоне аллергии, вирусных и бактериальных инфекций, отличается способностью к смене локализации, в первую очередь поражает мускулатуру плечевого пояса, затем распространяется на таз, верхние и нижние конечности;
Токсический миозит даёт о себе знать после многократных алкогольных и токсических интоксикаций, нередко сочетается с парезами, почечной недостаточностью и психозами;
Болезнь Борнхольма (эпидемическая миалгия) появляется под влиянием вируса Коксаки, ей сопутствуют озноб, рвота и значительно повышенная температура (до 40 ºС), болевые центры находятся в спине, груди и руках;
Полифибромиозит относится к заболеваниям соединительных тканей, сопровождается ограничением подвижности, утолщением и фиброзом мышечных волокон;
Нейромиозит включает поражение крупных нервов; особенности проявления – перепады настроения, немотивированная раздражительность, потеря аппетита и бессонница;
Оссифицирующий миозит является следствием внутримышечных кровоизлияний и протекает с выведением кальция.
Диагностика миалгии
Для постановки диагноза нужно посетить ревматолога. Также может потребоваться консультация невропатолога, инфекциониста, аллерголога и эндокринолога. После сбора анамнеза необходимо пройти всестороннее обследование:
- анализы крови: общеклинический, биохимический, на определение уровня белка и на ревмопробы;
- электромиография (измерение электрического потенциала мышц);
- гистологическое исследование биоптата мышечных тканей;
- магнитно-резонансная и компьютерная томография;
- рентгенография;
- УЗИ мышц.
Возможные осложнения миалгии
Продолжительное игнорирование болезни и отсутствие врачебной помощи приводит к появлению более серьёзных отклонений:
- остеоартоз;
- артралгия;
- остеохондроз;
- межпозвоночная грыжа;
- необратимая дистрофия позвоночника;
- протрузия (выпячивание) позвоночных дисков.
Как лечить миалгию
Лечение начинается с устранения первичного заболевания. На ранней стадии патологии применяются обезболивающие препараты с жаропонижающим эффектом. Дополнительно назначаются согревающие мази. Острые приступообразные боли нейтрализуются с помощью ненаркотических анальгетиков.
Ускорить внутримышечный ток крови и лимфы помогает физиотерапия: массаж, сухое тепло, мануальная терапия, иглорефлексотерапия, облучение ультрафиолетом, электрофорез с новокаином и гистамином. Если болезнь обусловлена недостатком движения, рекомендуется прохождение индивидуально подобранного курса ЛФК.
Из народных средств широко используются:
- настои крапивы, лавра, адониса, цветков первоцвета и огуречной травы;
- парафиновые, капустно-хвощовые и солевые компрессы;
- спиртовые настойки красного перца и коры барбариса;
- эфирные масла розмарина, кедра, корицы и лаванды;
- мазь на основе бодяги и ромашки;
- грязевые обёртывания;
- тёплые ванны.
Профилактика миалгии
- своевременно лечите всевозможные инфекционные патологии;
- в осенне-зимний сезон принимайте поливитаминные добавки;
- укрепите мышечный корсет до наступления беременности;
- 2-3 часа в неделю посвящайте фитнесу, пробежкам или катанию на велосипеде;
- закаляйтесь: ежедневно гуляйте не менее часа, принимайте контрастный душ, ежемесячно посещайте сауну или баню;
- откажитесь от вредных привычек (курение, злоупотребление алкоголем, сбои в режиме сна и бодрствования, несбалансированное питание);
- перед началом спортивных тренировок обязательно выполняйте упражнения для растяжки и разогрева мышц, первое время занимайтесь под руководством опытного тренера;
- избегайте физического и психоэмоционального переутомления: рационально чередуйте труд и отдых, высыпайтесь, не перерабатывайте, ежегодно уходите хотя бы в недельный отпуск, освойте техники релаксации (аутотренинг, дыхательная гимнастика);
- проследите за балансом белков, жиров, углеводов и витаминов в повседневном меню: включите в рацион постное мясо, морскую рыбу, крупы, зелень, свежие овощи и фрукты, орехи, бобовые, хлеб из цельнозерновой муки, кефир и творог умеренной жирности.
Вся информация приведена для ознакомления и не должна быть руководством к самодиагностике или самолечению!
Светлана, www.medicinaportal.com





Добавить комментарий